Desigualdades da Saúde em São Paulo reveladas pelo estudo Insper e Umane

O Brasil é um país marcado por profundas desigualdades socioeconômicas e o reflexo delas pode ser percebido em diferentes dimensões da sociedade, incluindo o acesso aos serviços de saúde. Fatores como a segregação territorial, renda e educação, entre outros, podem causar consequências variadas para o bem-estar da população – inclusive aumento da taxa de mortalidade por doenças evitáveis.
As desigualdades sociais têm um impacto significativo na prestação dos serviços de saúde, especialmente nos grandes centros urbanos. Essa é a conclusão do estudo Síntese de Evidências sobre Saúde no Município de São Paulo, publicação lançada em agosto de 2024 pela Umane em parceria com o Insper, cujo objetivo é identificar áreas prioritárias para investimentos e gestão dos serviços de saúde. A pesquisa está disponível na íntegra no Observatório da Saúde Pública.
Com base na análise das taxas de mortalidade materna, mortalidade prematura por doenças cardiovasculares e mortalidade prematura por diabetes, o relatório aborda fatores no contexto socioeconômico que refletem no acesso aos serviços de saúde. Para o estudo, foram analisados 96 distritos administrativos do município de São Paulo entre os anos de 2010 e 2019. A seguir alguns pontos de destaque do relatório.
Variação nos indicadores de saúde nos bairros nobres e periferia
A profunda desigualdade socioeconômica e a segregação territorial em São Paulo estão diretamente ligadas às condições de saúde da população paulistana, cujo maior impacto é percebido em regiões com mais vulnerabilidade econômica e social.
Embora a cidade possua cobertura e distribuição adequada de unidades de atendimento médico-hospitalar, as desigualdades socioeconômicas impactam a qualidade dos serviços de saúde. As regiões de maior vulnerabilidade social apresentam maiores taxas de mortalidade materna, bem como óbitos por doenças cardiovasculares e diabetes, evidenciando a necessidade de políticas públicas que reduzam essas disparidades.
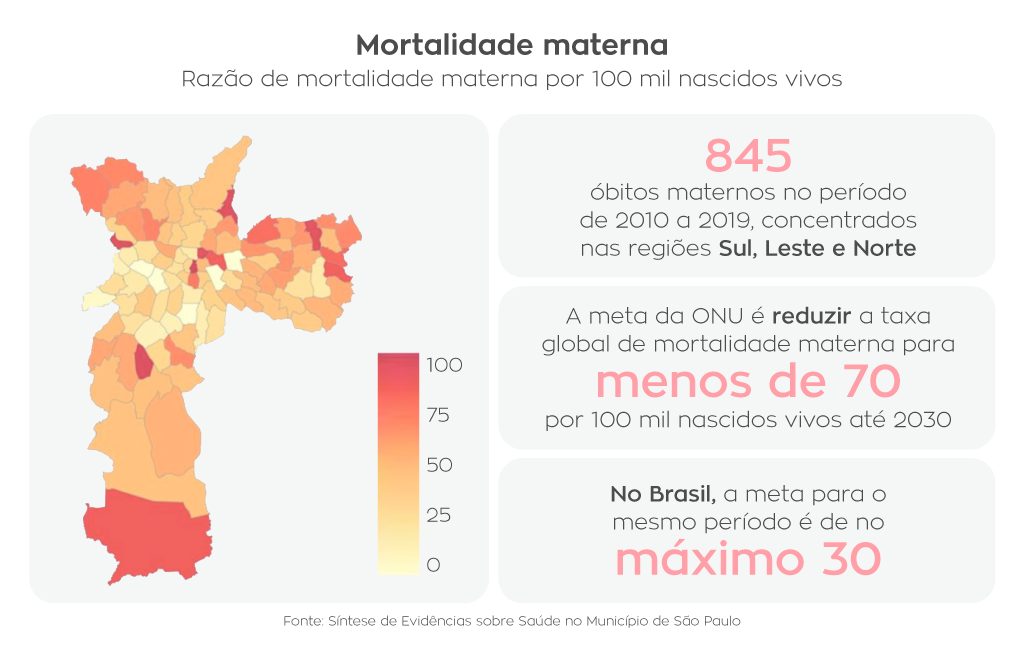
Distritos administrativos com melhores condições socioeconômicas, como Moema e Alto de Pinheiros, por exemplo, têm taxas de mortalidade materna diametralmente opostas a distritos com baixos índices socioeconômicos, como Sé e Grajaú. Entre 2010 e 2019 foi verificado um aumento anual de 1,85% do risco relativo de mortalidade materna, notadamente em distritos das zonas norte, sul e extremo leste de São Paulo, territórios caracterizados pela baixa condição socioeconômica de suas populações. No mesmo período, foram registradas 845 mortes maternas no município.
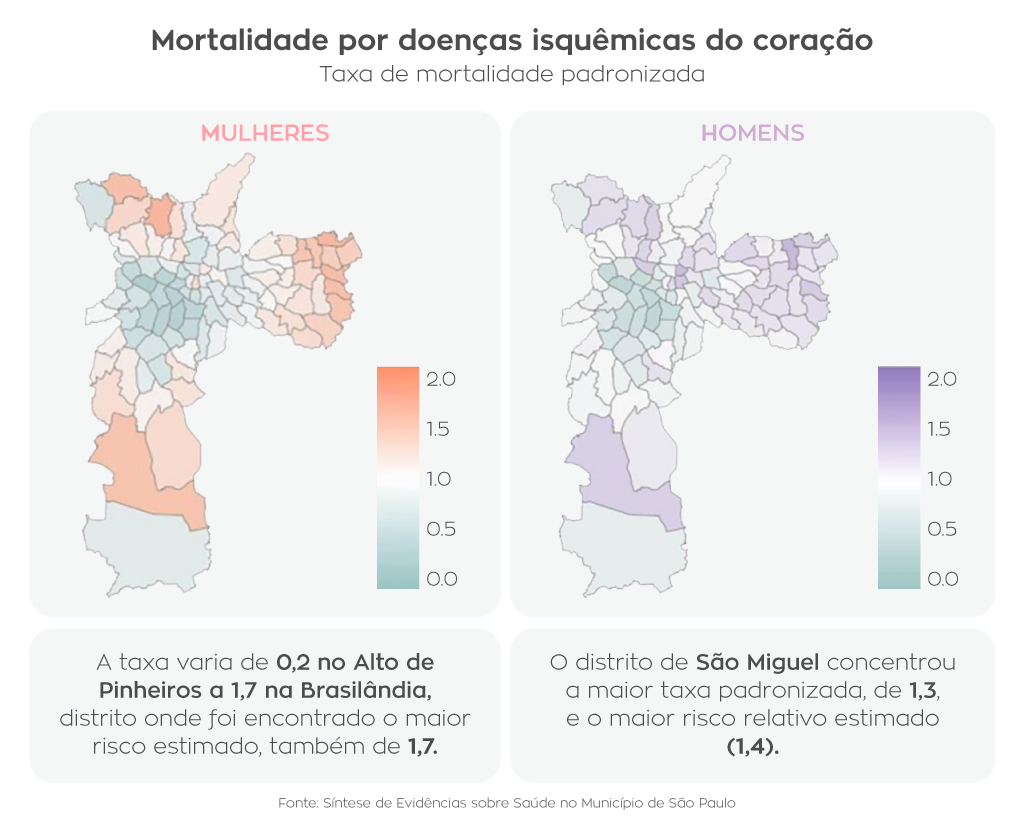
A mortalidade por doenças isquêmicas do coração, normalmente provocadas pela obstrução causada por placas de gordura nas artérias, também apresenta distribuição territorial desigual. A exemplo da mortalidade materna, as regiões norte, sul e leste de São Paulo concentram as maiores taxas, enquanto as regiões centrais da cidade registram índices significativamente menores de óbitos relacionados a problemas do coração. Segundo o relatório, verifica-se um aumento estatisticamente significativo nas faixas etárias entre 30 e 39 anos e 60 e 69 anos.
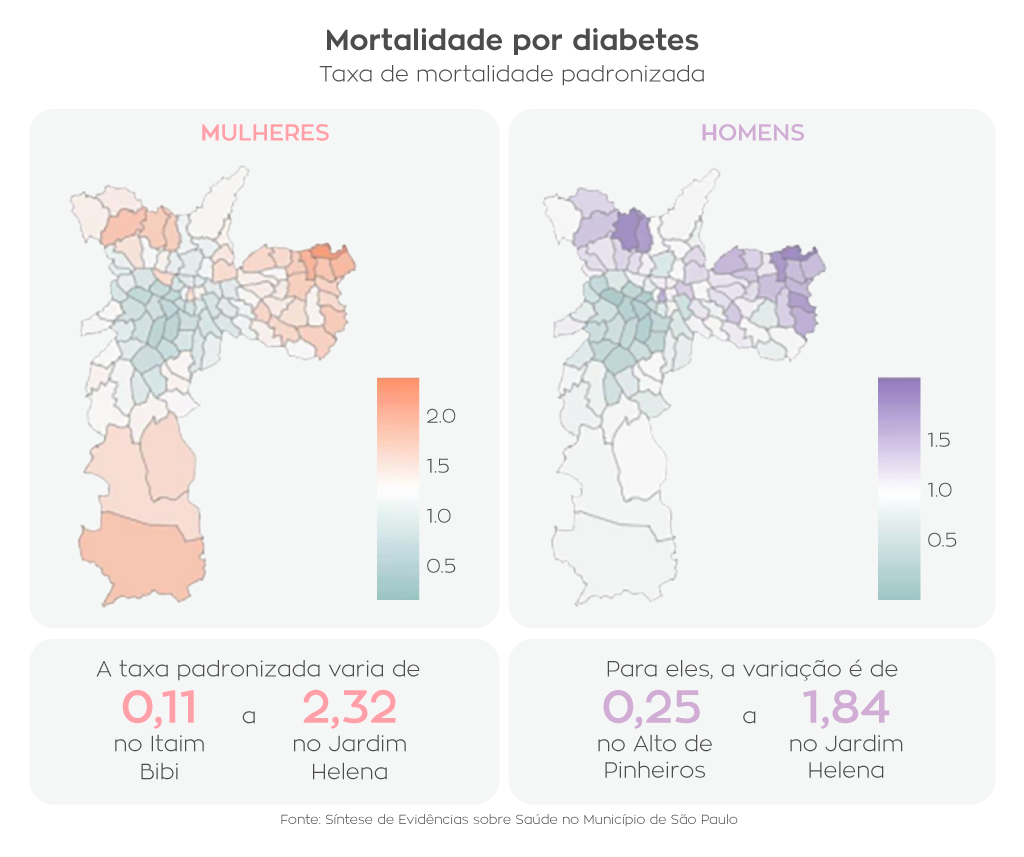
As mortes decorrentes da diabetes seguem esse padrão territorial, com as maiores taxas registradas no Jardim Helena, distrito de baixa renda na zona leste, em contraste com as taxas aferidas no Itaim Bibi ou em Alto de Pinheiros, regiões nobres de São Paulo. O estudo também revelou uma desigualdade maior entre os distritos administrativos no caso das mulheres. Para elas, as condições socioeconômicas explicam 38% da variabilidade espacial do risco relativo na mortalidade prematura por diabetes em São Paulo, em comparação a 25% para os homens, possivelmente relacionado ao maior acesso aos serviços de saúde e hábitos de vida mais saudáveis entre as mulheres com nível socioeconômico mais alto.
Implicações das desigualdades da saúde na capital paulista
As desigualdades da saúde verificadas no estudo conduzido pela Umane e Insper mostram a importância de políticas públicas que contemplem determinantes sociais e seus reflexos na sociedade, visando melhorar não apenas o acesso e atendimento médico-hospitalar, mas principalmente as condições socioeconômicas que resultam nas disparidades evidenciadas no relatório sobre os serviços de saúde oferecidos à população de São Paulo.
É fundamental a integração das políticas públicas de saúde com aquelas relacionadas à habitação, saneamento e educação e as suas implicações territoriais. As desigualdades na saúde são impulsionadas pela pobreza, habitação precária e acesso limitado ao saneamento básico.
O trabalho deve ser focado em regiões prioritárias, de maior risco potencial, especialmente as com menores índices socioeconômicos e grande segregação territorial. Também é preciso melhorar a distribuição de profissionais e recursos da saúde. Segundo o relatório, distritos com menos recursos padecem com a escassez de equipes e distribuição desigual de investimentos, limitando a capacidade de acesso e atendimento aos serviços de saúde.

